ESPECIALISTA EM
Cirurgia de Cabeça e Pescoço
O foco do Dr. Rafael são os tumores benignos e malignos que surgem nas regiões da cabeça e pescoço. O Dr. Rafael dispõe de profundo conhecimento anatômico e fisiopatológico destes segmentos complexos, que possuem uma grande quantidade de nervos, músculos e vasos sanguíneos.

Cirurgias da glândula Tireóide e Paratireóides

Tumores de pele

Traquesotomia

Cirurgia de Glândulas Salivares

Tumores malignos do trato aerodigestivo alto

Cistos branquiais e do ducto tireoglosso

Tumores da base do crânio

Tumores na Laringe

Tumores de corda vocal

Cirurgia de esvaziamento cervical

Linfonodomegalia Cervical

Cirurgias de Massas Cervicais

PAAF de nódulo na tireoide
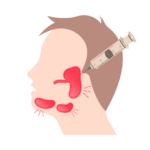
PAAF de nódulos na parótida ou submandibular
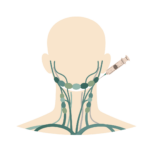
PAAF de linfonodo cervical

Nasofibrolaringoscopia e telelaringoscopia

Microcirurgia de laringe
Priorizo a segurança e o conforto dos pacientes. Ofereço atendimento premium humanizado e uma infraestrutura equipada com tecnologias avançadas para cuidado integrativo e recuperação do paciente.
Av. Fortim Atalaia – Cidade dos Lagos, Guarapuava – PR, 85051-010
R. Prof. Becker, 2263 – 4º Andar – Centro
Anexo Policlínica Santa Fé, Guarapuava – PR, 85010-170

